El Virus del Papiloma Humano (VPH) sigue rodeado de mitos que dificultan su prevención. Uno de los más persistentes es la idea de que se trata de una infección “solo de mujeres”.
VPH: por qué el virus no es solo cosa de mujeres y cuáles son los riesgos que enfrentan los hombres
El Virus del Papiloma Humano es una de las infecciones de transmisión sexual más frecuentes y afecta a personas de todos los géneros. Aunque durante años se lo vinculó casi exclusivamente al cáncer de cuello de útero, hoy está demostrado que también puede derivar en cáncer de pene, ano y orofaringe en hombres.
La evidencia científica y los datos sanitarios muestran lo contrario: el VPH es una infección común, altamente transmisible y que afecta a personas de cualquier género.
Los hombres no solo pueden portar y transmitir el virus, sino que también enfrentan riesgos concretos de desarrollar enfermedades graves, incluidos distintos tipos de cáncer.
Un virus silencioso
El VPH es una familia de más de 100 tipos de virus, de los cuales alrededor de 40 afectan la zona genital y anal. Se estima que entre 8 y 9 de cada 10 personas contraerán uno o varios tipos de VPH a lo largo de su vida.
En la mayoría de los casos, la infección no produce síntomas y el sistema inmunológico logra eliminar el virus sin que la persona sepa que estuvo infectada.
Esta característica asintomática es uno de los principales desafíos para la salud pública. El contagio se produce por contacto directo de piel y mucosas durante prácticas sexuales vaginales, anales u orales, incluso sin penetración.
También puede transmitirse por el uso compartido de juguetes sexuales. Debido a que muchas personas no presentan signos visibles, el virus circula de manera silenciosa en la población.
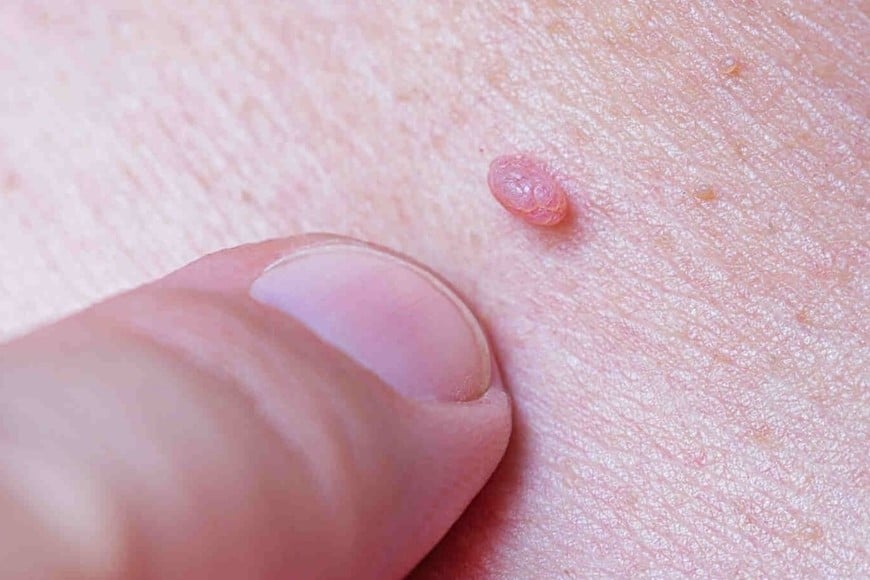
Desde el punto de vista clínico, los tipos de VPH se clasifican en dos grandes grupos. Los de bajo riesgo oncogénico suelen causar verrugas genitales, que son lesiones benignas.
Los de alto riesgo oncogénico —alrededor de 15 tipos— pueden provocar cambios celulares profundos que no se ven y que, si la infección persiste durante años, pueden evolucionar hacia distintos tipos de cáncer. Dentro de este grupo, los tipos 16 y 18 son los más frecuentes y peligrosos.
Los riesgos que enfrentan los hombres
Uno de los datos menos conocidos es que, a nivel mundial, 4 de cada 10 casos de cáncer asociados al VPH ocurren en hombres. Entre ellos se encuentran el cáncer de pene, el cáncer anal y el cáncer de orofaringe, que afecta la parte posterior de la garganta, la lengua y las amígdalas.
En los varones, la infección suele cursar sin síntomas y no existe una prueba de detección de rutina equivalente al Papanicolaou. Esta ausencia de tamizaje hace que muchas veces las enfermedades asociadas al VPH se detecten en etapas avanzadas.
El cáncer de orofaringe vinculado al VPH puede manifestarse con dolor persistente de garganta u oído, ronquera por más de dos semanas, dificultad para tragar o respirar, aparición de bultos en el cuello y pérdida de peso sin causa aparente.
En el cáncer anal, los síntomas pueden incluir dolor, picazón, sangrado, cambios en la forma de las heces o inflamación de ganglios en la ingle. En el caso del cáncer de pene, los primeros signos suelen ser cambios en el color de la piel, engrosamiento o la aparición de llagas o masas que inicialmente no siempre duelen.
Las fuentes también señalan que los hombres que tienen sexo con otros hombres presentan un riesgo mayor de desarrollar cáncer anal asociado al VPH, y que las personas con sistemas inmunológicos debilitados —como quienes viven con VIH o han sido trasplantadas— tienen más dificultades para eliminar el virus, lo que favorece su persistencia.

Una mirada integral de la salud
El cáncer de cuello de útero sigue siendo la consecuencia más conocida del VPH. En Argentina, más de 2.500 mujeres mueren cada año por esta enfermedad, que está vinculada al virus en el 99% de los casos. Su peligrosidad radica en que la infección puede permanecer durante años sin síntomas visibles hasta convertirse en un cáncer avanzado.
Las fuentes destacan que el riesgo biológico no depende de la identidad de género. Los varones trans que conservan el cuello del útero deben realizar controles ginecológicos periódicos, ya que siguen expuestos al riesgo de cáncer cervical. Garantizar el acceso a estos cuidados forma parte de una estrategia de prevención inclusiva y efectiva.
Calendario de vacunación
La vacunación es la herramienta de prevención primaria más eficaz contra el VPH. En Argentina, la vacuna está incluida en el Calendario Nacional de Vacunación y es gratuita y obligatoria para niñas y varones de 11 años.
El esquema vigente establece la aplicación de una dosis única a esa edad, con el objetivo de generar inmunidad antes del inicio de la vida sexual y reducir la circulación del virus en la población.
Para quienes no recibieron la vacuna a los 11 años, existe una estrategia de recupero para mujeres nacidas a partir del año 2000 y varones nacidos a partir de 2006, siempre que tengan menos de 26 años.
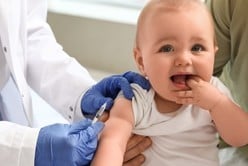
Además, las personas con condiciones de salud específicas —como VIH, trasplantes o enfermedades autoinmunes— deben recibir esquemas de dos o tres dosis, según la edad y la indicación médica.
La vacuna utilizada actualmente en el país es la nonavalente, que protege contra nueve tipos de VPH, incluidos los de alto riesgo oncogénico como el 16 y el 18, responsables de la mayoría de los cánceres asociados al virus.
Es importante remarcar que la vacuna no cura infecciones existentes, pero sí previene la adquisición de nuevas cepas peligrosas.
Los especialistas insisten en que la vacunación no reemplaza otras medidas de cuidado. El uso del preservativo sigue siendo fundamental para reducir el riesgo de transmisión, aunque no ofrece protección total.
A esto se suma la necesidad de mantener controles médicos periódicos de por vida, ya que la prevención del VPH es una responsabilidad compartida.